Akademie
Academy
Akademie
Academy
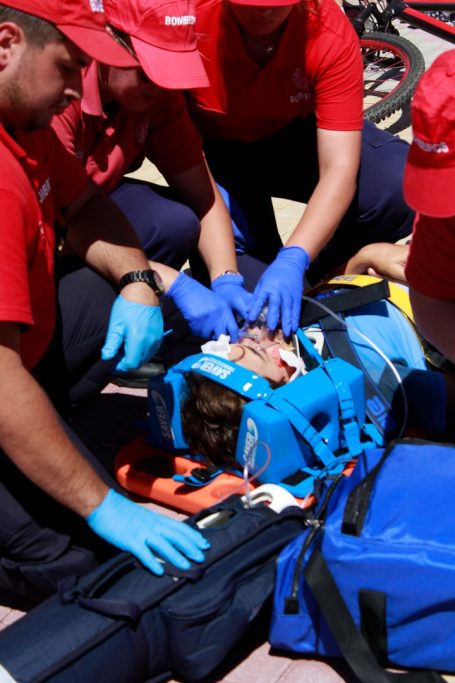
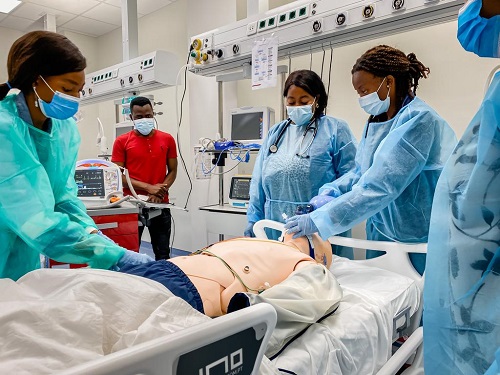
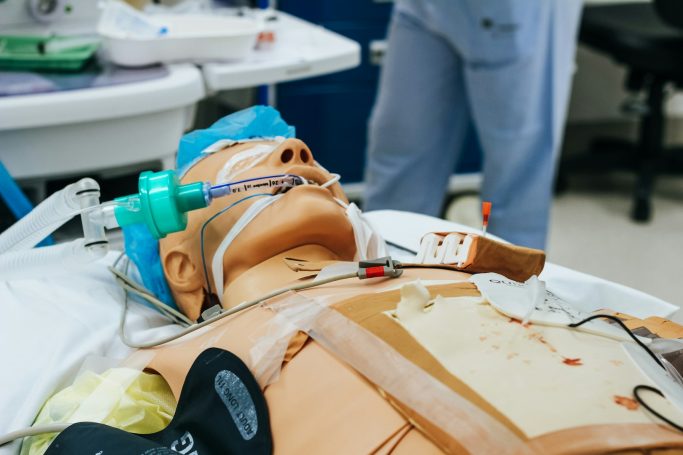
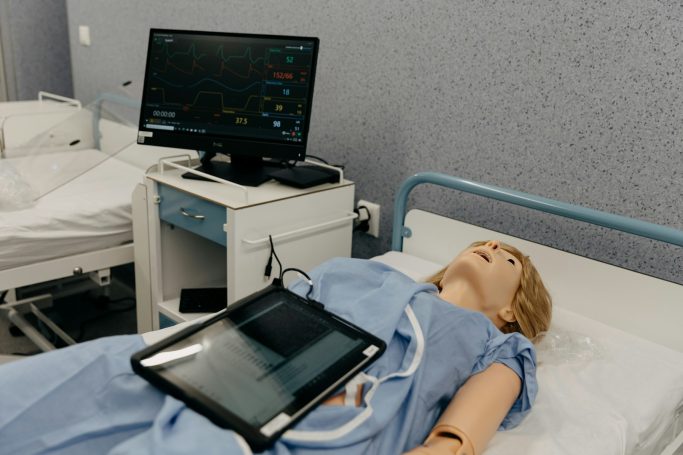
Unsere Akademie steht für praxisnahe Aus- und Weiterbildung auf höchstem Niveau. Mit einem klaren Fokus auf Qualität, Aktualität und realitätsnahe Szenarien vermitteln wir fundiertes Wissen für medizinisches Fachpersonal, Rettungsdienste sowie Unternehmen mit erhöhtem Sicherheitsbedarf.
Unsere erfahrenen Dozenten verfügen über umfangreiche Einsatzerfahrung im nationalen und internationalen Umfeld und verbinden theoretisches Fachwissen mit praxisorientierten Trainings. Modern ausgestattete Schulungsräume, innovative Ausbildungskonzepte sowie realistische Simulationen sorgen dafür, dass unsere Teilnehmer optimal auf den Ernstfall vorbereitet sind.
Das Ausbildungsangebot reicht von notfallmedizinischen Basiskursen über spezialisierte Intensivtrainings bis hin zu maßgeschneiderten Schulungskonzepten für individuelle Anforderungen. Ziel ist es, Handlungssicherheit zu schaffen, Kompetenzen zu stärken und die Qualität der Patientenversorgung nachhaltig zu verbessern.
______________________________________________________________________________________________________________________________
Our academy stands for practical training and continuing education of the highest standard. With a clear focus on quality, up-to-dateness, and realistic scenarios, we impart in-depth knowledge to medical professionals, emergency services, and companies with heightened security needs.
Our experienced instructors possess extensive operational experience in national and international environments and combine theoretical expertise with practical training. Modernly equipped training facilities, innovative training concepts, and realistic simulations ensure that our participants are optimally prepared for real-life emergencies.
Our training programs range from basic emergency medicine courses and specialized intensive training to customized training concepts tailored to individual requirements. The goal is to build confidence in action, strengthen competencies, and sustainably improve the quality of patient care.
EINFÜHRUNG
Auf den folgenden Seiten sind die wichtigsten Empfehlungen zusammengefasst, die in der Reanimation bei ERWACHSENEN und KINDERN empfohlen werden. Man folgte der ERC-Methodik, identifizierte „SCHLÜSSELBOTSCHAFTEN“ und hob die Hauptaspekte hervor, die beim Ansatzalgorithmus für Herz-Atemstillstand (Cardio-Respiratory Arrest, CPA) zu schätzen sind, bei der Früherkennung von Situationen, die sich zu CPA entwickeln können, und beim potenziellen Nutzen der Anwendung Technik der extrakorporalen Herz-Lungen-Wiederbelebung.
Ungeachtet dieser Zusammenfassung wird dringend empfohlen, das Originaldokument zu lesen, das unter https://cprguidelines.eu/ verfügbar ist.
Diese neuen Empfehlungen werden sich in INEM-Schulungen, entsprechenden Handbüchern und in den Aktionsprotokollen widerspiegeln, die die Intervention von präklinischen Teams leiten.
______________________________________________________________________________________________________________________________
INTRODUCTION
The following pages summarize the key recommendations for resuscitation in adults and children. Following the ERC methodology, key messages were identified, and the main aspects to consider in the cardio-respiratory arrest (CPA) approach algorithm, the early recognition of situations that may develop into CPA, and the potential benefits of using extracorporeal cardiopulmonary resuscitation (ECPR) techniques were highlighted.
Notwithstanding this summary, it is strongly recommended to read the original document, available at https://cprguidelines.eu/.
These new recommendations will be reflected in INEM training, relevant manuals, and action protocols that guide the intervention of prehospital teams.
Bei akutem Abdomen nicht dem "faulen Frieden" trauen!
Don't trust the "false peace" in cases of acute abdomen!
von Dr. Elke Oberhofer
by Dr. Elke Oberhofer
Bei akutem Abdomen ohne klare Hinweise auf eine Appendizitis sollte man bei älteren Patienten immer an einen Mesenterialinfarkt denken, und zwar auch und gerade dann, wenn die Schmerzen vorübergehend sistieren. Ein Lehrstück aus einer Universitätsklinik in San Francisco.
Die Beschwerden, so berichtete der 70-jährige Patient in der Notaufnahme, hätten schon vor sechs Wochen begonnen, etwa zur selben Zeit, als er von seiner Krebsdiagnose – multiples Myelom – erfahren hatte: Immer nach dem Essen hätten sich Bauchschmerzen eingestellt, dazu seien seit etwa drei Wochen blutige Durchfälle und starke Übelkeit mit Erbrechen gekommen. Damit sei es ihm nahezu unmöglich gewesen, Nahrung aufzunehmen oder die verschriebenen Medikamente zu schlucken: Ixazomib, Lenalidomid und Dexamethason zur Behandlung des Myeloms sowie Oxycodon und Ibuprofen, die gegen die Bauchschmerzen helfen sollten, hatte er alle abgesetzt.
Erhöhte Entzündungswerte, aber kein Hinweis auf Appendizitis
Bei Aufnahme in die Klinik war der Mann, der bereits einen Herzinfarkt überstanden und mehrere Bypässe erhalten hatte, kachektisch. Deutliche Hinweise auf eine Appendizitis fanden sich nicht, der Bauch war weich, ohne Abwehrspannung. Was auffiel, war neben einer Tachykardie die erhöhte Leukozytenzahl (11.260/µl), das erhöhte CRP (100 mg/l) und die leichte Laktazidose, die mit intravenöser Flüssigkeit behandelt wurde.
Nach I.-v.-Gabe von Morphin und Ondansetron ließen die Bauchschmerzen deutlich nach. Um zu sehen, was dahintersteckte, hatte das Ärzteteam bereits bei Aufnahme ein Kontrast-CT angefordert, allerdings war es zu logistischen Problemen gekommen, weshalb der Befund bis zum nächsten Tag auf sich warten ließ. Der Patient wurde daher für die Nacht nur mit einer weiteren Morphingabe versorgt – ein fataler Fehler, wie sich noch herausstellen sollte.
Am Morgen war das Bauchweh weg
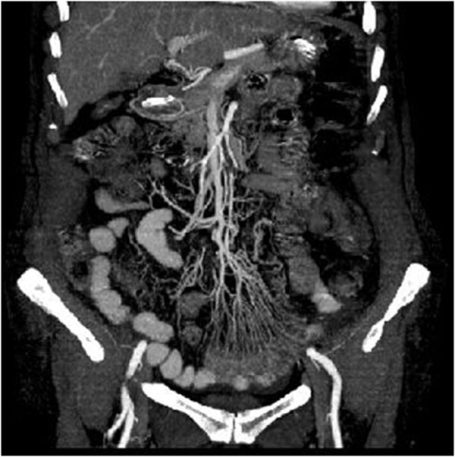
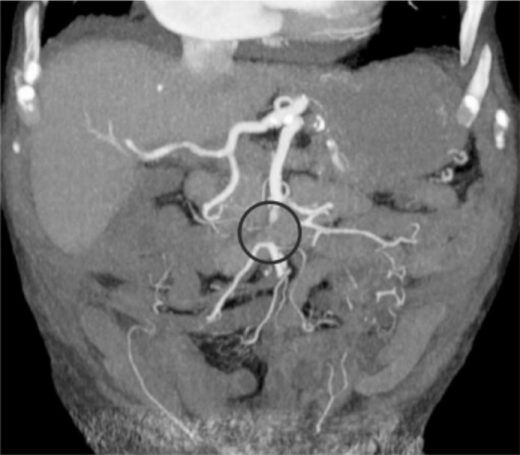
Am folgenden Tag ging es dem Mann viel besser. Das Bauchweh war verschwunden, auch der Leukozytenwert war gesunken. Er wolle jetzt nach Hause, ließ der Patient verlauten. Die Ärzte hatten jedoch im mittlerweile vorliegenden CT Auffälligkeiten entdeckt, die aus ihrer Sicht allerdings nicht unbedingt für einen akuten Zustand sprachen: eine erweiterte Gallenblase mit leichter Wandverdickung sowie dilatierte Dünndarmschlingen. Man entschloss sich, den Patienten einzubehalten und am Abend noch einmal ein Kontrast-CT durchzuführen. Auf den Bildern konnte man jetzt sehen, dass der nach einer Laune der Natur gemeinsame Ursprung von A. mesenterica superior und Truncus coeliacus arteriosklerotisch verengt war, was die Ärzte jedoch aufgrund der fehlenden Schmerzen als chronischen Zustand interpretierten – Fehler Nummer 2.
Gefäßoperation vertagt
Der erforderliche gefäßchirurgische Eingriff wurde für den nächsten Tag anberaumt. In der Nacht jedoch kehrten die Schmerzen umso heftiger zurück. Am Morgen war der Bauch gespannt und druckempfindlich. Der Zustand des Mannes verschlechterte sich in den folgenden Stunden rapide. Er entwickelte ein akutes Atemversagen, welches eine Intubation und die Verlegung in die Intensivstation erforderlich machte. Ein erneutes Kontrast-CT zeigte nun mit erschreckender Deutlichkeit, wie sehr man sich mit der ersten Interpretation vertan hatte: Der gesamte Dünndarm und das Colon ascendens waren minderdurchblutet, außerdem fand sich eine ausgedehnte intestinale Pneumatose. Mit der Diagnose „akut-auf-chronische mesenteriale Ischämie“ wurde der Patient umgehend laparotomiert. Der Op.-Befund zeigte das ganze Ausmaß der Schädigung: ein vollständig nekrotisches Colon ascendens, ein ischämisches Ileum sowie eine nekrotische Gallenblase. Nach Entfernung der nekrotischen Anteile wurde ein Gerinnsel aus dem gemeinsamen Ursprung von Mesenterialarterie und Truncus coeliacus entfernt und ein Gefäßstent eingebracht. Der Patient erlitt hierauf einen Herzstillstand. Ein Wiederbelebungsversuch war zunächst erfolgreich, der Mann verstarb jedoch nach der Rückkehr auf die Intensivstation.
Hier lagen die Fallstricke
Im Nachhinein ist dem Team aus der Universitätsklinik in San Francisco klar, wo die Fallstricke lagen: Die Tatsache, dass sich die abdominellen Schmerzen auf die Morphingabe hin gebessert hatten, hatte die Ärzte in die Irre geführt. Dabei war der Verlauf eigentlich typisch für den akuten Mesenterialinfarkt: Die Schmerzen waren initial verursacht durch die mesenteriale Minderdurchblutung, wobei zunächst jedoch nur die am weitesten von der Blutzufuhr entfernte Darmschicht, die Mucosa, betroffen war. Wegen der fehlenden Peritonealreizung hatte der Patient noch einen weichen Bauch. Der zwischenzeitliche „faule Frieden“ – in diesem Fall eine schmerzfreie Phase von fast einem ganzen Tag – war eine Folge der fortschreitenden Ischämie, die sich bald auf Muscularis und Serosa ausdehnte und zum Absterben der betroffenen Darmanteile sowie der durch den Truncus coeliacus versorgten Gallenblase führte. Die letzte Phase war dann gekennzeichnet durch erneut auftretende, stärkste Schmerzen als Zeichen einer „Durchwanderungsperitonitis“.
Ruhephase als Zeichen der progredienten Ischämie
„Unser Fall zeigt, wie wichtig es ist, die temporäre Ruhephase als unheilvolles Zeichen einer progredienten Ischämie zu erkennen“, so Strait und ihr Team. Bereits zu diesem Zeitpunkt wäre die notfallmäßige Op. unumgänglich gewesen. Allerdings habe der erste CT-Befund mit Dünndarmdilatation und verdickter Gallenblasenwand den Verdacht von der akuten Mesenterialischämie weggelenkt. Dabei waren die Befunde gerade hinweisend für die fortschreitende Mangeldurchblutung.
Was sie aus dem Fall gelernt hätten, sei außerdem, dass ein CT-Befund mit fast vollständig verschlossener Mesenterialarterie bei einem Patienten mit neu aufgetretenen Bauchschmerzen immer sofort gefäßchirurgisch evaluiert werden müsse. Es sei wie bei einer linksseitigen Koronararterienstenose: Auch diese müsse man beim asymptomatischen Patienten engmaschig überwachen und bereits beim geringsten Anzeichen für ein Fortschreiten der Stenose niedrigschwellig revaskularisieren.
In cases of acute abdomen without clear signs of appendicitis, mesenteric infarction should always be considered in elderly patients, especially if the pain temporarily subsides. A cautionary tale from a university hospital in San Francisco.
The 70-year-old patient reported to the emergency room that his symptoms had begun six weeks prior, around the same time he received his cancer diagnosis – multiple myeloma. He experienced abdominal pain after every meal, accompanied for about three weeks by bloody diarrhea and severe nausea with vomiting. This made it nearly impossible for him to eat or take his prescribed medications: he had discontinued ixazomib, lenalidomide, and dexamethasone for his myeloma treatment, as well as oxycodone and ibuprofen, which were intended to alleviate the abdominal pain.
The symptoms had started six weeks earlier, around the same time he received his cancer diagnosis – multiple myeloma. Elevated Inflammatory Markers, but No Evidence of Appendicitis
Upon admission to the hospital, the man, who had previously survived a heart attack and undergone multiple bypass surgeries, was cachectic. There were no clear signs of appendicitis; his abdomen was soft and without guarding. Notable findings included tachycardia, an elevated white blood cell count (11,260/µL), an elevated CRP (100 mg/L), and mild lactic acidosis, which was treated with intravenous fluids.
Following intravenous administration of morphine and ondansetron, the abdominal pain subsided significantly. To determine the underlying cause, the medical team had requested a contrast-enhanced CT scan upon admission. However, logistical problems arose, and the results were delayed until the following day. Consequently, the patient was given only another dose of morphine for the night – a fatal error, as it would later turn out.
In the morning, the stomach ache was gone.
The following day, the man felt much better. The stomach ache had disappeared, and his white blood cell count had also dropped. He wanted to go home, the patient announced. However, the doctors had discovered abnormalities in the CT scan, which, in their opinion, did not necessarily indicate an acute condition: an enlarged gallbladder with slight wall thickening and dilated loops of the small intestine. They decided to keep the patient and perform another contrast-enhanced CT scan that evening. The images now showed that the common origin of the superior mesenteric artery and the celiac trunk, a quirk of nature, was narrowed by arteriosclerosis. However, due to the lack of pain, the doctors interpreted this as a chronic condition – mistake number two.
Vascular Surgery Postponed
The necessary vascular surgery was scheduled for the following day. However, during the night, the pain returned with even greater intensity. In the morning, his abdomen was distended and tender to the touch. The man's condition deteriorated rapidly in the following hours. He developed acute respiratory failure, necessitating intubation and transfer to the intensive care unit. A repeat contrast CT scan now revealed with alarming clarity the extent of the initial misinterpretation: the entire small intestine and ascending colon were hypoperfused, and extensive intestinal pneumatosis was also present. With the diagnosis of "acute-on-chronic mesenteric ischemia," the patient underwent immediate laparotomy. The surgical findings revealed the full extent of the damage: a completely necrotic ascending colon, an ischemic ileum, and a necrotic gallbladder. After removal of the necrotic tissue, a clot was removed from the common origin of the mesenteric artery and celiac trunk, and a vascular stent was inserted. The patient subsequently suffered cardiac arrest. Resuscitation was initially successful, but the man died after being transferred back to the intensive care unit.
Herein lay the pitfalls.
In retrospect, the team from the University Hospital in San Francisco understands where the pitfalls lay: The fact that the abdominal pain had improved after the administration of morphine had misled the doctors. The course of the illness was actually typical for an acute mesenteric infarction: The pain was initially caused by reduced mesenteric blood flow, although at first only the mucosa, the layer of the intestine furthest from the blood supply, was affected. Due to the lack of peritoneal irritation, the patient still had a soft abdomen. The temporary respite – in this case, a pain-free period of almost a whole day – was a consequence of the progressive ischemia, which soon spread to the muscularis and serosa, leading to the death of the affected intestinal segments and the gallbladder supplied by the celiac trunk. The final phase was then characterized by recurring, severe pain as a sign of "transmigration peritonitis".
A Period of Rest as a Sign of Progressive Ischemia
"Our case demonstrates the importance of recognizing a temporary period of rest as an ominous sign of progressive ischemia," said Strait and her team. Emergency surgery would have been unavoidable at that point. However, the initial CT scan, showing small bowel dilatation and a thickened gallbladder wall, diverted suspicion from acute mesenteric ischemia. Yet these findings were indicative of progressive impaired blood flow.
What they also learned from this case is that a CT scan showing an almost completely occluded mesenteric artery in a patient with newly occurring abdominal pain must always be immediately evaluated by a vascular surgeon. It's similar to left-sided coronary artery stenosis: in asymptomatic patients, this condition also requires close monitoring and low-threshold revascularization at the slightest sign of stenosis progression.